keinosydän
Tausta
luonnollisessa sydämessä on kaksi pumppua, joissa kummassakin on kaksi kammiota. Oikea eteinen pumppaa hapettoman veren kehosta oikeaan kammioon, joka pumppaa sen keuhkoihin. Vasen eteinen lähettää hiilihapotettua verta keuhkoista vasempaan kammioon, joka pumppaa sen ulos kehoon. Jokaisen sydämen lyönnin myötä kaksi atriaa supistuvat yhteen ja sen jälkeen suuret kammiot.
kongestiivinen sydämen vajaatoiminta, joka on sydämen tasaisesti heikkenevä kyky pumpata verta, on yksi yleisimmistä kuolinsyistä. Tämä sairaus johtuu äkillisistä sydänkohtauksista, virusinfektioiden heikkenemisestä, venttiilin toimintahäiriöistä, korkeasta verenpaineesta ja muista ongelmista. American Heart Associationin mukaan arviolta viisi miljoonaa amerikkalaista kärsii sydämen vajaatoiminnasta, ja vuosittain todetaan yli 400 000 uutta tapausta. Noin 50 prosenttia kaikista potilaista kuolee viiden vuoden kuluessa. Sydänsairaudet maksoivat Yhdysvaltain terveydenhuoltoteollisuudelle noin 95 miljardia dollaria vuonna 1998.
vaikka lääkitys ja kirurgiset tekniikat voivat auttaa hallitsemaan oireita, ainoa parannuskeino sydämen vajaatoimintaan on elinsiirto. Vuonna 1998 noin 7 700 amerikkalaista oli kansallisessa sydämensiirtolistalla, mutta vain 30% sai elinsiirron. Mahdollisiksi vaihtoehdoiksi onkin kehitetty keinosydämiä ja pumppuavustimia.
tekosydän ylläpitää sydämen verenkiertoa ja hapetusta vaihtelevien ajanjaksojen ajan. Ihanteellisen tekosydämen on lyötävä 100 000 kertaa 24 tunnin välein ilman voitelua tai huoltoa, ja siinä on oltava jatkuva voimanlähde. Sen on myös pumpattava nopeammin tai hitaammin potilaan aktiivisuudesta riippuen aiheuttamatta infektiota tai verihyytymiä.
keinosydämen kaksi päätyyppiä ovat sydänkeuhkokone ja mekaaninen sydän. Ensimmäinen tyyppi koostuu happilaitteesta ja pumpusta, ja sitä käytetään pääasiassa veren virtaamiseen, kun sydän operoidaan. Tämä kone voi toimia vain muutaman tunnin, koska veri vaurioituu pidempien aikojen jälkeen.
mekaaninen sydän on suunniteltu vähentämään sellaisen sydämen kokonaistyökuormaa, joka ei voi enää työskennellä normaalilla tehollaan. Nämä sydämet koostuvat laitteista, jotka pulssaavat verta sydämen lyöntien välillä tai käyttävät keinotekoista apukammiota (vasemman kammion avustinlaite, LVAD), joka pumppaa osan normaalista sydämen tuotoksesta. Koska tällaiset laitteet aiheuttavat yleensä potilaalle komplikaatioita, niitä on yleensä käytetty tilapäisenä korvikkeena, kunnes elinsiirtoa varten voidaan saada luonnollinen sydän. Maailmanlaajuisesti Lvadeja on istutettu noin 4 000. Näiden laitteiden markkina on Yhdysvalloissa arviolta 12 miljardia dollaria vuodessa.
historia
1800-luvun lopulta lähtien tiedemiehet ovat yrittäneet kehittää mekaanista laitetta, joka voisi palauttaa veren hapen ja poistaa liiallisen hiilidioksidin, sekä pumppua, joka tilapäisesti syrjäyttäisi sydämen toiminnan. Kesti lähes 100 vuotta, ennen kuin John H. Gibbon Jr käytti ensimmäistä onnistunutta sydänkeuhkokonetta ihmiseen vuonna 1953. Neljä vuotta myöhemmin länsimaiden ensimmäinen (muovista valmistettu) tekosydän istutettiin koiran sisään. National Heart Institute
perusti keinosydänohjelman vuonna 1964, mikä johti ensimmäiseen ihmisen käyttöön asennettuun totaaliseen keinosydämeen vuonna 1969.
painopiste siirtyi vasemman kammion avustinjärjestelmiin ja vereen yhteensopiviin materiaaleihin vuonna 1970. Samana vuonna LVAD: tä käytettiin menestyksekkäästi. Veripumpun kehitys kuitenkin jatkui ja laitteista tuli pienempiä, kevyempiä, hyväksyttävämpiä ja kliinisesti onnistuneita. Lisäksi kehitettiin useita pitkäikäisiä polyuretaani-ja muovipumppuja. 1980-luvulla Food and Drug Administration (FDA) asetti tiukempia sääntöjä Medical Devices Standards Act, mikä johti korkeampiin kehityskustannuksiin. Monet tutkimusryhmät joutuivat keskeyttämään, ja vain muutama on jäljellä tänään.
ehkä tunnetuin tiedemies on Tohtori Robert Jarvik, joka keksi keinosydämen nimeltä Jarvik-7. Tämä alumiinista ja muovista valmistettu laite korvasi luonnollisen sydämen kaksi alakammiota ja käytti pumppaustoimintaan kahta kumikalvoa. Jääkaapin kokoinen ulkoinen kompressori piti tekosydämen sykkimässä. Barney Clark oli ensimmäinen potilas, joka sai tämän sydämen. Hän selvisi 112 päivää ennen kuin implantin aiheuttamat fyysiset komplikaatiot veivät hänen henkensä. Vuonna 1986 William Schroederista tuli toinen Jarvik-7: n vastaanottaja, joka selvisi noin 20 kuukautta.
lääketieteellinen yhteisö tajusi, että täysin implantoitavalla sydämellä voitaisiin välttää Jarvik-7: n aiheuttamat liikkuvuus-ja infektio-ongelmat. Vuonna 1988 National Institutes of Health alkoi rahoittaa tällaisten sydänten kehittämistä ja tuki tällaista ohjelmaa vuonna 1991 yhteensä 6 miljoonaa dollaria. Kolme vuotta myöhemmin tuli saataville sähkö-ja akkukäyttöinen implantoitava LVAD. Vuonna 1999 Charlie Chappisista tuli ensimmäinen potilas, joka on koskaan päässyt sairaalasta tällaisella laitteella. Muitakin eri mallisia keinosydämiä testataan parhaillaan.
raaka-aineet
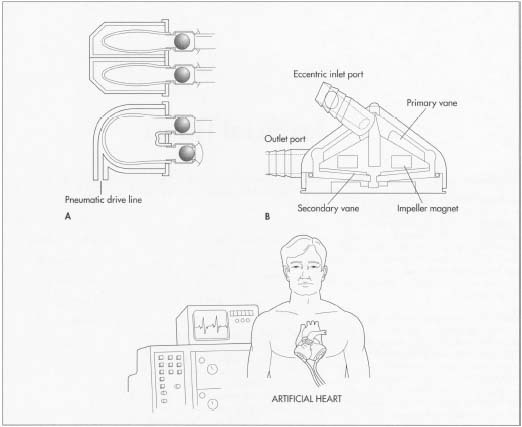
keinosydän eli LVAD on valmistettu metallista, muovista, keramiikasta ja eläinten osista. Pumppuun ja muihin metalliosiin käytetään titaani-alumiini-vanadiiniseosta, koska se on bioyhteensopiva ja sillä on sopivat rakenteelliset ominaisuudet. Titaaniosat valetaan erikoistuneella titaaniprosessorilla. Verta koskettavia pintoja lukuun ottamatta titaani työstetään tiettyyn viimeistelyyn. Verta koskettavat pinnat saavat titaanimikropallojen erikoispinnoitteen, joka kiinnittyy pysyvästi pintaan. Tällä pinnoitteella verisolut tarttuvat pintaan, jolloin syntyy elävä vuori.
pumpun sisällä oleva verta koskettava kalvo on valmistettu erityisestä polyuretaanista, joka on myös kuvioitu verisolujen kiinnittymisen varmistamiseksi. Polyesteristä valmistetaan kaksi putkimaista siirappia (joita käytetään laitteen kiinnittämiseen aorttaan) ja venttiilit ovat varsinaisia Sialta irrotettuja sydänläppiä. Muut Moottorin muodostavat osat on valmistettu titaanista tai muista metalleista ja keramiikasta.
suunnittelu
LVAD: n suunnittelussa on useita kriittisiä kysymyksiä. Verenkierron nestedynamiikka on ymmärrettävä niin, että verta pumpataan riittävästi eikä veritulppia synny. On valittava materiaaleja, jotka ovat bioyhteensopivia; muuten pumppu voi pettää. Moottorin hyötysuhde on optimoitava niin, että lämpöä syntyy mahdollisimman vähän. Mahdollisen hylkäämisen vuoksi koko laitteen kokonaistilavuus ja pinta-ala on pidettävä mahdollisimman pienenä. Tyypillinen LVAD painaa noin 2,4 lb (1 200 gm) ja sen tilavuus on 1,4 tuoppia (660 ml).
Robert Jarvik syntyi 11.toukokuuta 1946 Midlandissa, Michiganissa ja kasvoi Stamfordissa, Connecticutissa. Hän pääsi vuonna 1964 New Yorkin Syracusen yliopistoon opiskelemaan arkkitehtuuria ja mekaanista piirustusta. Isänsä sairastuttua sydänsairauteen Jarvik siirtyi esilääkitykseen. Hän valmistui eläintieteen kandidaatiksi vuonna 1968, mutta Yhdysvaltain lääketieteellisissä tiedekunnissa hänet hylättiin. Hän pääsi Bolognan yliopistoon Italiaan, mutta lähti vuonna 1971 New Yorkin yliopistoon, jossa suoritti master of arts-tutkinnon työperäisessä biomekaniikassa.
Jarvik haki työtä Utahin yliopistosta. Institute for Biolääketieteen tekniikan ja Tekoelinten osaston johtaja Willem Kolff oli kehittänyt tekosydäntä 1950-luvun puolivälistä lähtien. Jarvik aloitti hänen laboratorioassistenttinaan ja suoritti lääketieteen tutkinnon vuonna 1976.
2. joulukuuta 1982 lääkärit siirsivät ensimmäisen tekosydämen ihmiseen. Tämä muovinen ja alumiininen laite, Jarvik-7, istutettiin Barney Clarkiin, joka selvisi 112 päivää leikkauksen jälkeen. Useat muut potilaat saivat Jarvik-7 Heartsia, mutta yksikään ei elänyt yli 620 päivää. Suurin hyöty oli se, ettei ihmissydäntä odotettaisi eikä hylkimisreaktiota olisi. Ilmiselvä sudenkuoppa oli, että potilaat olivat ikuisesti yhteydessä paineilmakoneeseen putkien kautta.
Jarvik-7: ää käytettiin lopulta stopgap-mittarina potilaille, jotka odottivat luonnollista sydäntä, ja se antoi toivoa siitä, ettei elinsiirtoja odotettaisi. Vuonna 1998 Jarvik jatkoi työtään sellaisen laitteen parissa, joka istutettaisiin ihmisen sairaaseen sydämeen, jotta se toimisi oikein.
valmistusprosessi
-
1 Suurin osa komponenteista tehdään mukautettujen eritelmien mukaan kolmansien osapuolten valmistajille, mukaan lukien konepajat ja piirilevyjen valmistajat. Sian venttiilit ommellaan siirteen sisään ompeleilla sydänläppiin erikoistuneessa lääkintälaitefirmassa.
kun kaikki osat on saatu, LVAD-järjestelmä kootaan ja testataan sen varmistamiseksi, että jokainen laite täyttää kaikki vaatimukset. Kun LVAD on testattu, se voidaan steriloida ja pakata lähetystä varten.
muodostaen polyuretaani osat
- 2 jotkut keinosydänvalmistajat valmistavat omat polyuretaaniosansa. Yksi prosessi käyttää omaa nestemäistä liuosta, joka kaadetaan keraamiselle karalle kerros kerrokselta. Jokainen kerros kuumennetaan ja kuivataan, kunnes haluttu paksuus on saavutettu. Tämän jälkeen osa irrotetaan karasta ja tarkastetaan. Muussa tapauksessa kolmannen osapuolen valmistaja käyttää ruiskuvalu-tai tyhjiömuovausprosessia yhdistettynä radiotaajuushitsaukseen.
Assembly
- 3 Jokainen tekosydän kestää useita päiviä koota ja testata. Kokoamisprosessi suoritetaan puhtaassa huoneessa saastumisen välttämiseksi. Jokainen tekosydän koostuu enintään 50 komponentista, jotka kootaan käyttämällä erityisiä liimoja. Nämä liimat vaativat kovettumista korkeissa lämpötiloissa. Useita kokoonpanotoimia tapahtuu rinnakkain, mukaan lukien moottorin kotelon ja komponenttien kokoonpano, perkutaanisen putken kokoonpano ja työntölevyjen kiinnittäminen polyuretaanikalvoon. Nämä osajärjestelmät tarkastetaan erikseen, minkä jälkeen tapahtuu koko järjestelmän lopullinen kokoonpano. Graftit kootaan erikseen ja kiinnitetään käytön aikana.
testaus
- 4 Kun kokoonpano on valmis, jokainen laite testataan erikoislaitteilla, jotka simuloivat kehon paineita. Kaikki elektroniset komponentit testataan elektronisilla testilaitteilla, jotta varmistetaan kaikkien piirien asianmukainen toiminta.
sterilointi / Pakkaus
- 5 kun tekosydän on testattu ja läpäissyt, se lähetetään ulkopuoliseen palveluun steriloitavaksi. Jokainen laite on suljettu muoviastioihin ja palautettu sydänvalmistajalle. Sen jälkeen se pakataan mukautettuihin matkalaukkuihin sen suojaamiseksi saastumiselta ja vaurioiden estämiseksi.
laadunvalvonta
useimmat komponentit ovat jo läpäisseet tarkastuksen ennen kuin ne saapuvat sydänvalmistajalle. Jotkut komponentit tarkastetaan edelleen mitoituksellisesti, koska ne vaativat tiukat toleranssit—järjestyksessä miljoonasosaa tuumaa, mikä vaatii erityisiä mittausvälineitä. FDA: n määräysten täyttämiseksi jokainen prosessissa käytetty komponentti (mukaan lukien liimat) ohjataan erän ja sarjanumeron avulla, jotta jäljitysongelmat ovat mahdollisia.
sivutuotteet / jätteet
Romutitaani otetaan talteen ja kierrätetään uudelleensulatuksen ja uudelleenlaadinnan jälkeen. Muuten syntyy vain vähän jätettä, sillä useimmat komponentit ovat läpäisseet tarkastuksen ennen eri valmistajilta lähtöä. Muut vialliset osat heitetään pois. Kun potilas on käyttänyt laitetta, se lähetetään takaisin sydänvalmistajalle analysoitavaksi suunnittelun parantamiseksi.
tulevaisuudessa
seuraavan vuosikymmenen aikana markkinoille tulee useita uusia laitteita. Pennsylvanian osavaltionyliopiston tutkijat kehittävät sähkömekaanista sydäntä, joka saa voimansa ihon läpi kulkevasta radiotaajuisesta energiasta. Moottori työntää levyjä, jotka vuorottelevat painaessaan muovisia veritäytteisiä pusseja vastaan simuloidakseen pumppausta. Potilaat kantavat päivisin mukanaan akkupakettia ja nukkuvat laitteen ollessa kytkettynä pistorasiaan. Tätä tekosydäntä testataan ihmisillä vuoteen 2001 mennessä.
useat tutkimusryhmät kehittävät pumppuja, jotka kiertävät verta jatkuvasti pumppaustoiminnan sijaan, koska nämä pumput ovat pienempiä ja tehokkaampia. Australiassa Micromedical Industries Limited kehittää jatkuvatoimista pyörivää veripumppua, joka on tarkoitus istuttaa ihmiseen vuoteen 2001 mennessä. Ohion osavaltionyliopiston kardiologian laitos kehittää jääkiekon kokoista, itsesäätelevää muovipumppua. Tämä pumppu asennetaan potilaille useiden viikkojen ajan, kunnes heidän oma sydämensä toipuu.
Thermo Cardiosystems, Inc. työskentelee myös LVAD jatkuvan virtauksen pyörivä pumppu), odotetaan istutettavan joskus vuonna 2000, ja LVAD jatkuvan virtauksen keskipakopumppu. Jälkimmäinen on vielä varhaisessa kehitysvaiheessa, mutta siitä on tarkoitus tulla maailman ensimmäinen kantamaton pumppu, eli siinä ei ole kuluvia osia. Tämä tapahtuu suspendoimalla pumpun roottori magneettisesti. Molemmat laitteet ovat saatavilla transkutaanisella energiansiirrolla, mikä tarkoittaa, että laitteet ovat täysin implantoitavissa.
luovuttajasydämiä on tulossa vähemmän, ja toiset kehittävät myös keinosydämen, joka on pysyvä korvike. Nämä korvaukset voivat olla muodossa vasemman kammion avustin laite tai koko tekosydän, riippuen potilaan fyysisestä tilasta. Lvadeja kehittävät keksijä Robert Jarvik ja tunnettu sydänkirurgi Michael DeBakey. Texas Heart Institute ja Abiomed, Inc kehittävät yhdessä Total artificial hearts-sydämiä. Massachusettsissa. Japanissa tutkijat kehittävät silikonipalloventtiilijärjestelmään ja alumiinioksidikeraamisista ja polyeteenikomponenteista valmistettuun keskipakopumppuun perustuvia totaalisia tekosydämiä.
myös Keinosydämille ja sydänapupumpuille on kehitteillä vaihtoehtoja. On esimerkiksi keksitty erityinen puristin, joka muuttaa sairaan sydämen muotoa, minkä odotetaan parantavan pumppaustehoa jopa 30 prosenttia. Tällainen laite vaatii minimaalisen invasiivisen leikkauksen implantin.
mistä oppia lisää
aikakausjulkaisut
Bonfield, Tim. ”Laite auttaa sydämiä. Cincinnati Enquirer (7. Marraskuuta 1999).
Castor, Tasha. ”Ohion yliopiston kardiologian yksikkö on päättänyt kokeilla Sydänpumppua. Toukokuuta 1999).
” Sähkösydämet vuoteen 2005 mennessä. Maaliskuuta 1997 Popular Mechanics).
Gugliotta, Guy. ”Pirteä on Man-Made Hearts: parannetut laitteet säästävät myös ne III elinsiirtoa varten.”The Washington Post (28.6.1999): AOl.
Guy, T. Sloane. ”Total Artificial Heart: The Search Continues.”ASAIO Journal (tammi-helmikuu 1998): 28-33.
Hall, Celia. ”Peukalon Kokoinen Pumppu Voi Vähentää Sydänkuolemia.”The Daily Telegraph (13.9.1999): 11.
Hesman, Tina. ”Pumppu tuo uusia odotuksia Tekosydämelle. Omaha World-Herald (12. Joulukuuta 1999).
Hopkins, Elaine. ”Laite antaa sydänpotilaan odottaa siirtoa Kotona.”Journal Star (30. Marraskuuta 1999).
Kinney, David. ”Tehokas Tekosydän Näyttää Olevan Käden Ulottuvilla. Tammikuuta 2000 Los Angeles Times-Lehdessä.
Kolff, William. ”Early Years of Artificial Organs at the Cleveland Clinic: Part II: Open Heart Surgery and Artificial Hearts.”ASAIO Journal (touko-kesäkuu 1998): 123-128.
Kolff, William. ”Tarve helpottaa keinotekoisten sydämien ja avustimien valmistusta ja miten tämä tarve voidaan täyttää Tyhjiömuovaustekniikalla.”ASAIO Journal (tammi-helmikuu 1998): 12-27.
Kunzig, Robert. ”Rytmi Jatkuu.”Discover (Tammikuu 2000): 33-34.
M2 Communications. ”Onnistuneita Veriyhteensopivuustestejä Micromedicalin Tekosydämelle. M2 PressWIRE (26. Maaliskuuta 1999).
Phillips, Winfred. ”The Artificial Heart: History and Current Status.”Journal of Biomechanical Engineering (marraskuu 1993): 555-557.
Takami, Y. et al. ”Edistys täysin implantoitavan Gyro-Keskipakoisydämen kehityksessä.”ASAIO Journal (touko-kesäkuu 1998): 207-211.
Wilson, Steve. ”Elämän ja kuoleman kilpajuoksu aikaa vastaan. Arizona Republic (14. Marraskuuta 1999).
Yambe, T. et al. ”Koko keinosydämen kehittäminen taloudellisilla ja Kestävyyseduilla.”The International Journal of Artificial Organs (1998): 279-284.
muut
” Progress on Development of an Artificial Heart.”http://www.uts.edu.au/new/archives/l999/February/02.html (29. joulukuuta 2000).
— Laurel M. Sheppard




